Introduction
Au cours des dernières décennies, le nombre d’arthroplasties (ou poses de prothèse) totales de la hanche (PTH) ou de genou (PTG) a régulièrement augmenté jusqu’à plus de 150 000 par an en France (données de sortie hospitalière françaises de 2017 à 2019, Programme de médicalisation des systèmes d’information [PMSI], Agence technique de l’information sur l’hospitalisation [Atih]). Cette activité augmente en raison du vieillissement de la population et de la demande croissante des patients de maintenir de bonnes capacités fonctionnelles [1,2]. Environ 14,4% des patients signalent un événement indésirable pendant leurs soins chirurgicaux, dont 5,2% sont considérés comme potentiellement évitables, en particulier après une arthroplastie articulaire [3]. Les complications les plus fréquentes après une PTH ou une PTG sont infectieuses, avec environ 1% d’infections du site opératoire (ISO) [4,5,6], qui sont difficiles à diagnostiquer [7]. En raison de la fréquence croissante des arthroplasties et de l’impact potentiel des complications en termes de perte de qualité de vie et de coûts supplémentaires pour la société, les ISO représentent une cible incontournable pour la surveillance épidémiologique [6,8,9]. En France, la surveillance des ISO est l’une des cibles prioritaires du programme national de prévention des infections associées aux soins (Propias) [10], comme recommandé par le Haut Conseil de la santé publique. Alors que plusieurs pays utilisent des registres nationaux d’arthroplasties totales [6,11,12,13], il n’existe pas actuellement de registre national dynamique et exhaustif en France pour les arthroplasties totales de hanche et genou. La Haute Autorité de santé (HAS) a développé un indicateur national semi-informatisé des ISO en chirurgie orthopédique pour l’amélioration de la qualité et de la sécurité : ISO-ORTHO [6,13]. Cet indicateur est issu d’un projet de recherche français innovant pour la surveillance des ISO en orthopédie, qui a validé un algorithme basé sur la base médico-administrative du PMSI avec une valeur prédictive positive (VPP) acceptable de 87% [13]. En 2017, la HAS a développé une version révisée de cet algorithme de recherche sur les ISO avec un groupe de travail pluridisciplinaire comprenant des experts en orthopédie, en épidémiologie, en contrôle des infections, en information médicale et en maladies infectieuses, ainsi que des patients [14,15]. La HAS a exposé les différentes étapes méthodologiques de développement et de validation de cet algorithme [14,16,17]. Finalement, la définition de l’indicateur ISO-ORTHO a été obtenue par l’optimisation de la détection des ISO en se basant sur les recommandations de pratique de codage de l’Atih, et par une redéfinition des critères d’exclusion de la population cible. L’objectif de l’étude était de valider l’indicateur de résultat ISO-ORTHO en évaluant sa performance par l’estimation en routine de sa VPP pour détecter les ISO s’étant déclarées pendant une période de 90 jours suivant une arthroplastie totale de la hanche ou du genou en France.
Méthode
Design d’étude et population
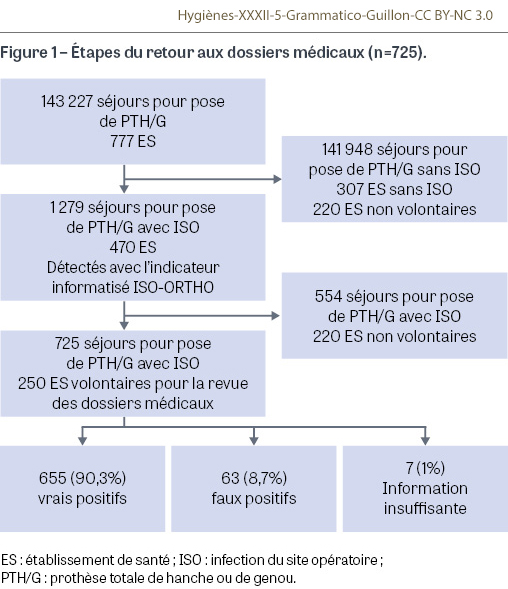
Pour évaluer la performance de l’indicateur ISO-ORTHO, le calcul de la VPP en vie réelle a été effectué par retour aux dossiers médicaux d’établissements participants volontaires. Ainsi, tous les patients adultes hospitalisés pour PTH ou PTG entre le 1er janvier et le 30 septembre 2018 repérés dans le PMSI national 2018 ont été sélectionnés via le code CCAM (Classification commune des actes médicaux) d’intervention chirurgicale pour remplacement de la hanche ou du genou (NEKA010, NEKA012, NEKA013, NEKA014, NEKA015, NEKA016, NEKA017, NEKA019, NEKA020, NEKA021 ; NFKA007, NFKA008, NFKA009). Les critères d’exclusion étaient les patients présentant un très haut risque d’ISO, avec une ISO non liée aux soins hospitaliers et (ou) des problèmes de données ou de liaison (Figure 1).
Définition d’une infection du site opératoire
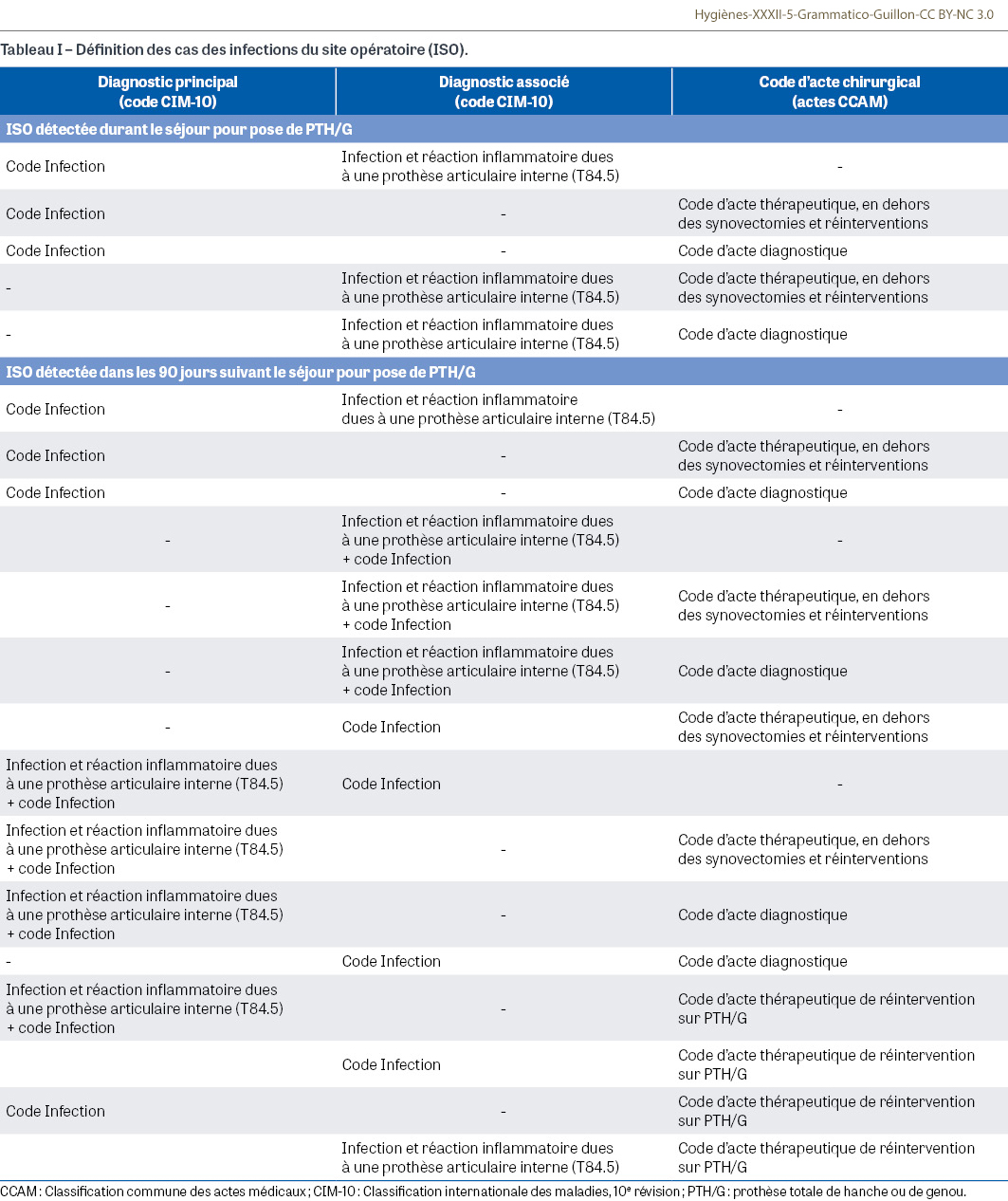
L’occurrence d’une ISO a été recherchée jusqu’à 90 jours après la chirurgie de PTH ou PTG, en utilisant l’algorithme ISO-ORTHO basé sur quinze combinaisons de codes de la Classification internationale des maladies (10e révision) (CIM-10) et de procédures de la base PMSI détectées dans la population cible (Tableau I). Cette définition se base sur la définition clinique issue des recommandations nationales et internationales, le diagnostic restant cependant complexe [7,12,18,19].
Évaluation
Les ISO détectées avec ISO-ORTHO ont été vérifiées par un retour aux dossiers médicaux effectué dans des hôpitaux et cliniques volontaires ayant détecté au moins une ISO parmi des patients revenant dans le même établissement de santé entre le 1er janvier et le 30 septembre 2018. L’examen manuel a eu lieu entre le 20 décembre 2019 et le 24 mars 2020. Le processus d’examen des dossiers, effectué sur une plateforme sécurisée, comprenait l’accès aux dossiers médicaux répondant à la définition de cas d’ISO et la complétion de formulaires pour l’analyse des cas. L’examen des dossiers devait être effectué sous la responsabilité du département d’information médicale. La participation d’un clinicien (notamment un chirurgien ou un anesthésiste) était requise. Pour contribuer à l’analyse de la qualité de codage et à son amélioration ultérieure, des directives de codage des ISO et de pose de prothèse de hanche et de genou de la HAS ont également été fournies aux établissements de santé. L’évaluation de la VPP s’est basée sur deux étapes consécutives : la validation de la population cible pour confirmer les séjours de pose de prothèse par rapport aux critères d’inclusion et d’exclusion, puis l’identification des vrais positifs et des faux positifs résiduels.
Résultats
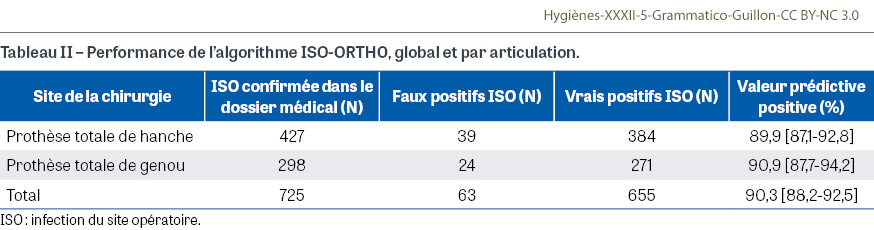
Pendant la période d’étude, 143 227 séjours d’arthroplastie de hanche ou de genou ont été détectés dans le PMSI national, codés par 777 établissements de santé (ES) avec au moins un séjour ciblé (Figure 1). Parmi eux, 1 279 ISO ont été détectées dans les 90 jours suivant la chirurgie, donnant un taux d’ISO à 90 jours de 0,89% dans la population étudiée, de 0,98% pour les PTH et de 0,80% pour les PTG. Les caractéristiques sociodémographiques ont montré une prédominance masculine (sex-ratio : 1,77) et un âge médian de 70 ans, quelle que soit la localisation. Parmi les 777 ES, 470 (60,5%) avaient au moins une ISO détectée dans les 90 jours suivant l’arthroplastie, et 95,3% des patients avec ISO revenaient dans le même ES (n=448). Sur les 448 ES cibles, 250 ES (56%) se sont portés volontaires pour réaliser un retour aux dossiers. La majorité d’entre eux étaient des hôpitaux privés (68%), 22,8% étaient des hôpitaux généraux publics et 9,2% des hôpitaux universitaires. Leur répartition était similaire à celle de tous les ES avec au moins un cas détecté d’ISO (Annexe I). En fin de compte, 725 dossiers médicaux avec ISO ont été examinés, ce qui représente 57% des séjours hospitaliers avec ISO. Parmi ces 725 dossiers médicaux, 86% ont été examinés par des praticiens hygiénistes, 36% par des chirurgiens orthopédistes, 19% par des médecins spécialisés en information médicale, 13% par des médecins spécialisés en maladies infectieuses et 8,4% par des anesthésistes. Sur les 725 dossiers d’ISO détectés et évalués, 655 ont été confirmés et 63 correspondaient à des faux positifs. Parmi ces 63 cas de faux positif, 29 étaient des suspicions d’ISO non confirmées par la suite, 10 étaient des hématomes non infectés, 10 avaient des informations manquantes sur une éventuelle ISO, 4 étaient des infections non liées au site chirurgical, 3 étaient liées à des antécédents d’ISO et 3 étaient des chirurgies de révision pour une autre raison. Soixante-treize séjours ciblés (10%) présentaient au moins un facteur d’exclusion de la population cible (Figure 1). L’absence de codage ou le codage incorrect par les ES étaient les principales raisons d’absence de confirmation d’ISO. La VPP de l’algorithme ISO-ORTHO était de 90,3% [88,2%-92,5%]. Parmi les PTH, 384 des 427 ISO (89,9% [87,1%-92,8%]) étaient des vrais positifs. Parmi les PTG, 271 des 298 ISO (90,9% [87,7%-94,2%]) étaient des vrais positifs (Tableau II).
Discussion
Nous avons évalué et validé en routine un indicateur de résultat en orthopédie lié à l’évaluation des ISO après arthroplastie totale de hanche ou genou en France en utilisant un indicateur informatisé ISO-ORTHO. Nous avons démontré que la détection automatisée des ISO après une arthroplastie totale de hanche ou genou à l’aide des données médico-administratives disponibles et remontées de manière obligatoire à l’Atih était réalisable et fiable quant à sa capacité à détecter les ISO. La VPP a été estimée à près de 90% pour l’indicateur combiné comme pour les PTH ou PTG individuellement, ce qui confirme l’intérêt d’ISO-ORTHO pour différentes applications (amélioration de la qualité et gestion des risques, diffusion publique, objectifs financiers…) quand il est utilisé conformément à la méthodologie HAS. En effet, les paramètres de performance peuvent varier en qualité et en précision, comme cela a été démontré précédemment [20,21]. Selon le guide méthodologique de codage, les ISO doivent être codées avec le code CIM-10 dédié T84.5 associé à un code d’infection. Cette combinaison de codes recommandée a permis de détecter 66% des ISO confirmées par l’examen manuel des dossiers médicaux des ES volontaires. Les variations dans les pratiques de codage ont nécessité l’utilisation de quinze combinaisons de codes CIM-10 et de procédures CCAM. ISO-ORTHO présente une VPP plus élevée que celles trouvées dans d’autres études, estimées entre 63,6% et 78% [21,22]. La validation de l’indicateur avec une VPP d’au moins 75% est essentielle pour garantir qu’il est conforme à la pratique réelle et utilisable à des fins d’amélioration [13,23]. Les principales raisons des faux positifs étaient les suspicions d‘ISO non confirmées par la suite, la présence d’un hématome non infecté et l’absence d’ISO dans les dossiers médicaux examinés. Elles sont principalement liées à une utilisation incorrecte des instructions de codage pour les ISO par rapport aux informations cliniques dans les dossiers médicaux. La validation de la population cible a montré que 10% des critères d’exclusion restants étaient liés à l’absence de traitement des informations dans les dossiers médicaux, à l’absence de codage ou au codage incorrect par les ES.
Limites
Notre étude présentait des limites, notamment celles, déjà bien décrites, liées à l’utilisation de bases de données hospitalières médico-administratives du PMSI, qui introduit un biais inhérent qui doit être pris en considération. Les forces et les limites de l’utilisation des bases de données de santé à des fins épidémiologiques ont déjà été largement discutées [6,14,24]. Les pratiques de codage peuvent être hétérogènes et peu précises, notamment en ce qui concerne le type d’ISO (superficielle ou profonde) ou la latéralité. L’algorithme développé sélectionne à la fois les ISO superficielles et profondes, et ne prend en compte que la première arthroplastie primaire réalisée pendant la période étudiée. De plus, les ISO sont des événements rares. En France, l’incidence estimée en 2018, basée sur les rapports de 258 ES volontaires, était de 1,35% [1,16%-1,54%] pour les PTH, y compris les fractures, et de 0,9% [0,72%-1,08%] pour les PTG [14]. Les taux d’ISO détectées par ISO-ORTHO sont cohérents avec ces résultats : 0,96% pour les hanches et 0,80% pour les genoux, et la différence pourrait être notamment expliquée par les critères d’exclusion de la population. Il a été choisi de contrôler uniquement la VPP pour des raisons de pertinence lorsqu’il s’agit de taux d’événements faibles, ainsi que pour des raisons de faisabilité matérielle et humaine. Étant donné la faible fréquence des ISO, le nombre de sujets nécessaires pour calculer une valeur prédictive négative serait trop important. Cela représente une limite de l’évaluation de la performance, qui n’est ici approchée que par la mesure de la VPP. Cependant, comme indiqué dans le rapport du Consortium Loire-Atlantique Aquitaine Rhône-Alpes pour la production d’indicateurs en santé (Clarté) (qui pose les bases de l’évaluation et de l’amélioration de la performance hospitalière par l’utilisation d’algorithmes informatisés pour la surveillance de certaines infections associées aux soins et pour la production d’indicateurs de qualité en santé), la VPP permettra d’obtenir la part des vrais cas parmi les cas détectés par cet algorithme [22]. La VPP permet ainsi d’estimer la fiabilité de la mesure de l’incidence des ISO [23]. Dans un but de gestion et d’amélioration de la qualité, un examen manuel des dossiers médicaux sur une base volontaire a été réalisé. Cela contribue à assurer la cohérence avec la vie réelle. Cela aurait également pu entraîner un biais de sélection, mais ce n’est pas le cas, car les ES volontaires étaient représentatifs de l’ensemble des ES ciblés (types d’hôpitaux et régions) et parce que plus de la moitié des ISO détectées ont été analysées. Ainsi, les caractéristiques des établissements ne s’étant pas portés volontaires n’étaient pas différentes de celles des participants et les résultats étaient donc extrapolables à l’ensemble du territoire français. Une VPP supérieure à 75% est fiable à des fins d’évaluation de la qualité [13,23]. Enfin, la détection des ISO a été limitée à 90 jours suivant l’arthroplastie, alors que la définition des ISO s’étend jusqu’à 365 jours ; cependant, des études antérieures ont montré que la majorité des ISO après une arthroplastie primaire se produisaient dans les trois premiers mois [6,25]. Une autre limite des indicateurs basés sur les bases de données hospitalières PMSI concerne le manque de données cliniques et relatives aux dispositifs médicaux, ainsi que l’absence de lien dynamique entre l’apparition de complications et les dossiers médicaux électroniques [11,26]. En l’absence de registres cliniques exhaustifs pour les arthroplasties de la hanche et du genou, le suivi des patients et la surveillance automatisée des complications à partir de données cliniques, microbiologiques et d’imagerie stockées pourraient être pertinents pour détecter les ISO. Ils pourraient également être utilisés pour évaluer la VPP et la valeur prédictive négative ainsi que la sensibilité d’ISO-ORTHO. En effet, les algorithmes et les méthodes développés pour cette étude ont été affinés et validés en faisant correspondre les données des bases de données hospitalières avec les données cliniques des dépôts hospitaliers et avec les données des laboratoires biomédicaux disponibles dans les entrepôts de données cliniques [26,27,28].
Suites
À la suite de cette étude de validation, les résultats pour les années 2018 et 2019 de l’indicateur validé (rapport ajusté des ISO observées sur ISO attendues dans la population cible des PTH et PTG) ont été communiqués aux ES en septembre 2020 et rendus disponibles au grand public. D’autres indicateurs de résultats en orthopédie mesurant les événements thrombo-emboliques après une arthroplastie de hanche ou de genou, présentant de bonnes performances, ont été développés par la HAS en utilisant la base de données hospitalières nationale française de la même manière [29,30]. Ces indicateurs sont utilisés pour l’évaluation de la qualité des soins hospitaliers, la gestion des risques, l’accréditation hospitalière, et comme outils de prise de décision pour les politiques régionales et nationales. Ils répondent également à la demande des utilisateurs en matière de transparence accrue et pourraient être utilisés à des fins financières. Enfin et surtout, disposer d’un indicateur pouvant être généré automatiquement via les bases médico-administratives disponibles, exhaustives car liées au financement des établissements, permet de dégager un temps précieux pour les équipes d’hygiène de terrain. Le temps potentiellement disponible peut être ventilé pour des actions de promotion et d’information, et pour des interventions de prévention desdites ISO [6,13].
Conclusion
Cette validation confirme l’utilité de l’indicateur ISO-ORTHO dans le contexte de la chirurgie orthopédique, offrant une méthode efficace pour surveiller les ISO post-opératoires. Les résultats de la valeur prédictive positive élevée renforcent la fiabilité de cet indicateur dans divers domaines d’application, allant de l’amélioration des soins et de la sécurité des patients à la transparence publique et à la gestion des ressources financières. Cette approche pourrait être largement adoptée dans d’autres contextes cliniques pour évaluer et améliorer les résultats des patients et les performances des établissements de santé.